Colposcopy
Kolposkopi är ett förfarande som utförs efter några onormala livmoderhalscancer screeningtest. Det handlar om en detaljerad granskning av livmoderhalsen (cervix) med hjälp av en speciell mikroskop som kallas ett colposcope. Det tillåter läkaren, eller specialist sjuksköterska, att se omfattningen av de abnorma cellerna och graden av förändring i cellerna. Behandling av onormala livmoderhalscancer celler (om det behövs), kan utföras vid kolposkopi.
Obs: Informationen nedan är en allmän vägledning. Arrangemangen, och de provningar sätt utförs, kan variera mellan olika sjukhus. Följ alltid instruktionerna från din läkare eller sjukhus.
Vad är kolposkopi?
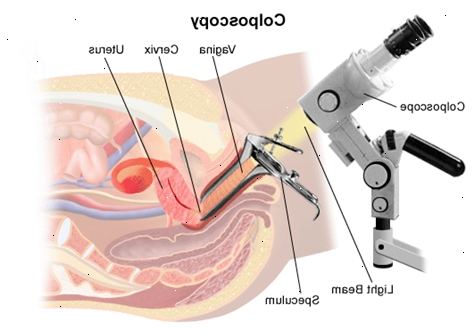
Kolposkopi är en detaljerad undersökning av livmoderhalsen (cervix). Det är vanligtvis utförs i en kolposkopi klinik med en läkare eller specialist sjuksköterska som har särskild utbildning och erfarenhet inom kolposkopi. Läkaren eller sjuksköterskan använder ett speciellt mikroskop som kallas ett colposcope, för att titta på celler i livmoderhalsen i detalj.
En vätska är målad på livmoderhalsen för att visa upp några onormala celler. Under colposcopy en liten bit vävnad kommer att tas från livmoderhalsen. Detta är känt som en biopsi. Vävnaden undersöks sedan i ännu närmare detalj i laboratoriet för att tillåta ytterligare bedömning av cellerna. Behandling för några onormala celler kan ibland ges samtidigt som kolposkopi undersökning.
Vad är skillnaden mellan kolposkopi och cervikala screening?
En cervical screeningtest erbjuds regelbundet till alla kvinnor för att förebygga cancer i livmoderhalsen (cervixcancer). Den cervical screeningtest söker tidiga förändringar (eller avvikelser) i de cervikala celler, som, om de lämnas obehandlade, skulle ha potential att utvecklas till cancer i framtiden. (Se separat broschyr som heter Cervical screeningtest för mer information.)
Omkring 1 cervical screeningtest i 20 är onormal. Onormala förändringar i cellerna finns i en del kvinnor. Dessa onormala förändringar kallas dyskaryosis. I de allra flesta fall innebär ett avvikande resultat inte livmoderhalscancer. Dock indikerar närvaron av dyskaryosis att cancer kan utvecklas någon gång i framtiden (ofta många år bort).
En cervical screening test visar om onormala celler är närvarande men inte visar tillräckligt detaljerat om cellerna. Kolposkopi ger en närmare och mer detaljerad titt på dessa onormala celler.
Under kolposkopi, är omfattningen av det område där onormala celler är närvarande visas. Detta görs genom att en speciell vätska till livmoderhalsen, som missfärgar onormala celler. Colposcopy tillåter också ett vävnadsprov (en biopsi) som skall vidtas. Detta prov skickas sedan till laboratoriet för ytterligare tester. Detta innebär att den exakta typ av abnormitet i cellerna kan identifieras.
En cervical screeningtest kan utföras snabbare och kräver mindre utbildning än kolposkopi. Detta innebär att det är en mer lämpligt test för att leta efter förändringar i livmoderhalsen i stora grupper av människor. Cervical screening har visat sig minska antalet fall av livmoderhalscancer. Det är därför det finns ett nationellt screeningprogram program i hela Storbritannien.
Varför behöver jag en kolposkopi?
Den vanliga anledningen till att ha en kolposkopi är att du har haft ett onormalt cervical resultat screeningtest. Detta händer ganska ofta, så du bör försöka att inte vara alltför orolig. Kom ihåg att i de flesta fall en onormal livmoderhalscancer screeningtest inte betyda att du har cancer i livmoderhalsen (cervixcancer). Det är sällsynt att livmoderhalscancer ska diagnostiseras detta sätt.
Ibland kan ses för en kolposkopi eftersom du har haft ett antal otillräckliga cervical screeningtest i rad. Detta kan hända om det var för mycket blod eller slem runt livmoderhalsen vid tiden för din cervical screeningtest, eller därför att för få celler avlägsnades under förfarandet. På grund av detta kunde inte tillräckligt med celler ses tydligt under mikroskop.
Du kan också hänvisas till en kolposkopi om du har haft ett gränsfall eller milt onormal cellprov som sedan testades för humant papillomvirus (HPV). Detta är en typ av vårta virus som kan föras vidare genom att ha sex. Det är involverade i utvecklingen av de flesta fall av cervical cancer. Men 9 av 10 infektioner med HPV raderas helt från kroppen inom två år. Detta innebär att de flesta kvinnor som är infekterade med HPV inte utvecklar cancer.
Sällan, kan du remitteras till en kolposkopi eftersom läkaren eller sjuksköterskan att utföra din cervical screeningtest orolig infektion, inflammation eller en icke-cancersvulst (en polyp) runt livmoderhalsen.
Hur vet jag om jag behöver en kolposkopi?
När du har din cervical screeningtest, bör du få veta när (och hur) för att räkna dina resultat. Du kommer i allmänhet att informeras direkt, genom en skrivelse av dina resultat. Din GP kommer också få en kopia av dina resultat.
I varje fall, råder laboratoriet vilka åtgärder som krävs för varje hals screening resultat. Vissa kvinnor kommer att ha en viss avvikelse som innebär en kolposkopi behövs. Du kommer ofta att skickas denna information i inlägget. I vissa områden kommer kvinnor som har en onormal livmoderhalscancer screeningtest remitteras direkt till en kolposkopi klinik. På andra områden har GP att göra denna remiss. Om så är fallet, bör din läkare informera dig om remiss. Du behöver inte göra någonting - utan tala med din läkare om du är orolig eller om det är något du inte förstår och kontakta din läkare om du vet att du väntar på en kolposkopi möte men har inte hört något efter ett par veckor.
Innan ditt colposcopy
Du bör få skriftlig information om förfarandet i förväg om din utnämning. Om det är något du inte förstår kan du antingen ringa kliniken direkt eller diskutera detta med din läkare. Det finns några saker som du bör tänka på innan din kolposkopi som kan hjälpa dig att förbereda:
- Vissa kliniker föredrar att inte utföra kolposkopi medan en kvinna har sin period. Detta beror på att det kan vara svårt att få en bra bild av livmoderhalsen (cervix) om det finns en hel del blod. Dessutom kan vissa kvinnor föredrar att inte ha en intim undersökning medan blödningar. Om din mens börjar och du räknar du kommer fortfarande att blöda när du har din tid, är det nog bäst att du ringer kliniken för rådgivning. I vissa fall kan din anställning kan ordnas. Känn dig inte generad om detta - det är helt utanför din kontroll, och kolposkopi kliniker är mycket van vid denna typ av sak.
- Du bör undvika kön och inte bära en tampong i 24 timmar innan din kolposkopi.
- Du bör inte använda några vaginala krämer och vagitorier i 24 timmar innan din kolposkopi. Detta inkluderar smörjmedel, behandlingar trast, douches och spermiedödande medel.
- Vissa människor tycker kolposkopi undersökning lite obekväm. Av denna anledning, kan du välja att ta paracetamol ungefär en timme innan ditt besök.
- Du kanske vill ha en lös, full kjol på dagen för din colposcopy så att du inte behöver ta bort alla dina nedre kläder.
- Det är ofta en bra idé att ta någon med dig som kan ta dig hem efter din kolposkopi. Detta är mest viktigt om kliniken har sagt att du kan ha behandling på ditt första möte. De behöver inte komma in i undersökningsrummet med dig (men om du vill ha en vän eller släkting med dig under din undersökning är detta också möjligt).
Vad ska jag förvänta mig när jag har min kolposkopi?
Hela proceduren tar normalt ca 15-20 minuter. Det kan vara längre om du har behandling samtidigt (se nedan). Det är bäst att låta en timme för hela besöket:
- Läkaren eller sjuksköterskan kommer vanligtvis börja med att fråga dig några frågor. Dessa kan inkludera information om dina perioder, datum för din sista perioden, vilka preventivmedel du använder och din allmänna hälsa.
- Du kommer sedan att bli ombedd att ta bort dina kläder från midjan och ner. (Du kan oftast hålla en lös kjol på.)
- Du blir ombedd att ligga i en vilstol eller på en soffa, i samma läge som under en cervical screeningtest. Detta är med böjda knän och benen isär. I vissa kliniker benen kan placeras isär i vadderade stöd kallas stigbyglar.
- Ett instrument som kallas spekulum (samma instrument som används under en cervical screeningtest) kommer att införas i slidan. Det är försiktigt öppnas för att bringa livmoderhalsen (livmoderhalsen), vid toppen i slidan, i vyn.
- Läkaren eller sjuksköterskan kommer att leta igenom colposcope att få en bra bild av livmoderhalsen. Kolposkopet själv går inte inuti slidan. Det är i huvudsak som en stor kikare på ett stativ som kan flyttas runt. Det finns också ett ljus för att se inuti slidan. Ibland kan kolposkopet fästas videoutrustning så att undersökningen kan ses tydligare på en TV-skärm. Detta innebär att du har möjlighet att titta på också (men bara om du vill!).
- En lång bomullstopp (som en fet bomullspinne) används för att applicera vätskor till livmoderhalsen. Dessa vätskor fläck några onormala celler som kan förekomma. Två olika vätskor används normalt - ättiksyra (som vinäger) och jod.
- Ett litet vävnadsprov (biopsi) från livmoderhalsen kan också tas. Detta kommer att skickas till laboratoriet för vidare undersökning. Den biopsi är bara om storleken på ett knappnålshuvud, men ta det kan vara något obehagligt. Om detta är förväntade, är lokalbedövning vanligen används för att bedöva livmoderhalsen först.
- Ibland föreslås det att du har behandling på din första kolposkopi besök (se nedan). Men ofta, kan du bli ombedd att återvända för behandling när biopsi resultat är tillbaka.
- Det är värt att föra en dambinda eller trosskydd med dig, att använda efter din kolposkopi. Det är osannolikt att du skulle ha mycket blödning, men du kanske har några utsläpp eller färgning av jod som används i undersökningen. Det är mer sannolikt att vara ansvarsfrihet eller blödning om du har haft en biopsi eller behandling. Du bör inte använda en tampong, men oroa dig inte om du glömmer mensskydd - kliniken kommer att ge dig en dyna (men det kan vara tjockare och mer skrymmande än de vanliga produkterna du föredrar det).
Efter din colposcopy
Efter din kolposkopi kan oftast återgå till arbete eller fortsätta med din vanliga dag. Du kommer troligen att ha en liten blödning, särskilt om du har haft ett vävnadsprov tas (en biopsi). Detta kan pågå i 3 till 5 dagar och du bör ha en binda. Använd inte tamponger. Du bör inte ha sex eller använda vaginala krämer och vagitorier tills blödningen har slutat. Generellt bör du vänta i fem dagar.
Du kan märka en mörk vätska-liknande material på dynan. Det är ibland grönt eller ser ut som kaffe granulat. Detta är normalt och är den vätska som är målad på halsen av livmodern (livmoderhalsen) under undersökningen.
Vilka risker eller komplikationer av kolposkopi?
Kolposkopi är generellt en säker procedur. Vissa kvinnor tycker att det är lite obehagligt. Sällan, kan komplikationer uppstå. Dessa kan inkludera kraftiga blödningar och infektioner. Om du upplever kraftiga blödningar, illaluktande flytningar eller svår smärta i nedre buken, bör du se en läkare så snart som möjligt.
De biopsiresultat
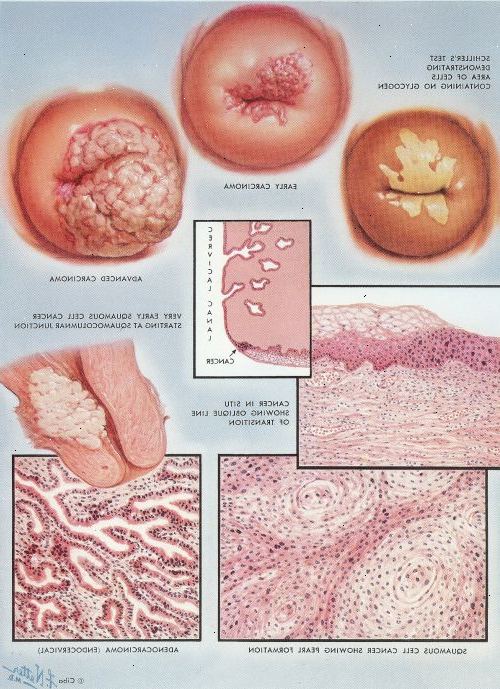
När ett litet vävnadsprov (biopsi) har fattats, är det skickas till laboratoriet för vidare undersökning i mikroskop. Cellen abnormitet som kan ses kallas cervikal intra-epitelial neoplasi (CIN). Det finns en skala mellan 1 och 3 enl antalet celler i biopsi provet påverkas av CIN. I CIN 1, bara ett fåtal (1 in 3) celler är onormala. I CIN3, alla celler är onormala. Sällan kan en biopsi visar förändringar i dina celler som redan har utvecklats till cancer. Omkring 7 i 10 fall av CIN1 återgång till det normala utan behandling, men en i 10 fortskrider till CIN3. Endast 1 av 100 fall av CIN 1 blir cancer (och detta är under en lång tid).
CIN 2 och 3 menar fortfarande att det är mycket osannolikt att du har eller kommer att utveckla livmoderhalscancer. Men dessa förändringar är mycket mindre sannolikt än CIN1 att bli bättre på egen hand, utan behandling. Så, om CIN 2 eller 3 hittades på din biopsi, är du sannolikt att behöva behandling för dessa onormala celler på halsen av livmodern (livmoderhalsen).
Kom ihåg att hela poängen med livmoderhalscancer screening (och efterföljande undersökning / behandling av onormala celler vid kolposkopi) är att förebygga livmoderhalscancer. Det är genom upptäckt och behandling av tidiga förändringar i cellerna, vilket, om den lämnas obehandlad eller okontrollerad under några år, skulle kunna utvecklas till cancer.
Hur vet jag om jag behöver någon behandling?
Resultatet av din kolposkopi och litet vävnadsprov (biopsi) kommer att visa om du behöver någon behandling. Ibland kan läkaren eller sjuksköterskan föreslå att du har behandling vid ditt första besök till kolposkopi. De kan dock tyda på att de väntar på resultatet av din biopsi innan du har någon behandling. Detta beror just på kliniken att du deltar. Det kan ta några veckor för biopsi resultat.
Inte alla som har en kolposkopi behöver behandling. Om läkaren eller sjuksköterskan känner att du bara har en lindrig missbildning, kan de föreslå bara att du har en upprepning colposcopy i 6 till 12 månader. De förändringar i livmoderhalsen kan återgå till det normala av sig själva och de kanske bara behöver övervakning.
Vilka är de behandlingsalternativ som finns?
Det finns ett antal olika behandlingar som är tillgängliga för CIN. Syftet med behandlingen är att förstöra eller ta bort alla de onormala cellerna på halsen av livmodern (livmoderhalsen) utan att påverka för mycket normal vävnad. De flesta behandlingar kan utföras som ett öppenvården, vid kolposkopi. Behandlingen kan orsaka lite obehag, kanske liknar en period smärta.
Den behandling som du har beror på omfattningen av din abnormitet samt vilken behandling kliniken har tillgängliga och preferensen av läkare eller sjuksköterska. Behandlingsalternativ inkluderar:
- Loop diatermi: en tunn tråd slinga skär genom och tar bort avvikande området av celler. Detta är också känt som en stor slinga excision av omvandlingen zonen (LLETZ). Det är den vanligaste formen av behandling som används i Storbritannien.
- Kryoterapi: frysning av den drabbade området i livmoderhalsen, som förstör de abnorma cellerna.
- Laserbehandling: det förstör eller skär bort onormala celler.
- Cold koagulation: en värmekälla används för att bränna bort och avlägsna de abnorma cellerna.
En lokalbedövning ges vanligen innan någon behandling, för att bedöva livmoderhalsen. Behandlingen är normalt mycket enkel och snabb. Det finns en liten risk för blödning vid tidpunkten för behandlingen.
Ibland kan läkaren eller sköterskan föreslår att du har en kon biopsi (beskrivs senare) eller, mycket sällan, en hysterektomi (borttagande av livmodern (uterus) och livmoderhalsen) som en behandling för CIN. Om så är fallet, kommer du behöver läggas in på sjukhus.
Vad ska jag förvänta mig efter min behandling?
Du kanske har några milda obehag, som en mensvärk, efter din behandling. Smärtstillande medel som paracetamol kan hjälpa till att lindra smärtan.
Du har troligen några blodiga flytningar. Detta kan pågå i upp till sex veckor. Det är som blodförlust under en period. Om du är orolig för att det är för tungt, eller om det blir illaluktande, sedan se din vanliga läkare. Du bör använda bindor och inte tamponger. Du bör undvika kön och inte göra något tung träning tills ansvarsfrihet har stoppats.
Kommer jag att behöva någon uppföljning?
Detta beror på resultaten av din kolposkopi och om du behöver någon behandling. Vissa kvinnor kan behöva en uppföljande kolposkopi undersökning. Andra kvinnor kanske bara behöver en uppföljande cervical screeningtest, vanligen efter cirka fyra månader. Den läkare eller sjuksköterska som utför din kolposkopi kommer att råda vad uppföljning du behöver. De flesta kolposkopi kliniker kommer att se dig igen 4 till 6 månader efter din första undersökning eller behandling.
Om allt är väl på din uppföljande möte, kommer du att få tips om när du bör få nästa livmoderhalscancer screeningtest. Detta test kan utföras av din vanliga klinik eller GP kirurgi. Du kommer vanligtvis få råd att ha ett cervical screening varje år under ett antal år (oftast 10 år om du hade CIN 2 eller 3). Om du har ytterligare onormala livmoderhalscancer resultat screeningtest du kan behöva ha en annan kolposkopi undersökning.
Vad är utsikterna (prognos) om jag behöver behandling?
Behandling av CIN är vanligtvis nästan 100% effektivt. I de allra flesta kvinnor, är det osannolikt att CIN kommer tillbaka.
Cone biopsi
Vad är en kon biopsi?
Ibland kan alla de onormala cellerna inte ses under colposcopy eftersom cellerna går längre upp i livmoderhalsen (cervix). Om detta inträffar, kommer läkaren eller sjuksköterskan tyder oftast att du har en mindre operation som kallas en kon biopsi. Detta är när en konformad bit vävnad tas bort från livmoderhalsen så att det kan undersökas under mikroskop i laboratorium.
Du kommer att få ett separat möte för att komma tillbaka till din konbiopsi. Du är oftast in på sjukhus över natten. En narkos som sätter dig att sova brukar ges.
Vad händer efter en kon biopsi?
Efter din konbiopsi, kan du ha lite gasväv packas i slidan för att kontrollera eventuella blödningar. Vissa kvinnor har även ett rör för att dränera urin (en kateter) införd i urinblåsan vid tiden för operationen. Detta beror på att gasväv kan ibland trycka på blåsan och stoppa den från att tömma korrekt. Gasväv och katetern tas bort innan du lämnar sjukhuset.
De flesta kvinnor märker en blodig ansvarsfrihet för upp till fyra veckor efter en kon biopsi. Du bör ha bindor och inte tamponger. Om du är orolig att blödningen är för tung, om det blir illaluktande, eller om du utvecklar buksmärta, bör du se din vanliga läkare.
Efter din konbiopsi bör du vila i ett par dagar. Du bör inte ha sex eller gör något tung träning i 4 till 6 veckor.
Om alla onormala celler avlägsnas under din konbiopsi och det finns inga tecken på någon cancer, behöver du vanligtvis inte behöver någon mer behandling. Däremot måste du ha regelbundna cellprovskontroller tester för att säkerställa att inga fler onormala celler utvecklas.
Colposcopy och graviditet
Om du är gravid bör du diskutera detta med din läkare eller sjuksköterska innan du har en kolposkopi. Colposcopy kan dock göras på ett säkert under graviditet. Behandlingar (om det behövs) är vanligtvis upp till efter att ha barnet - om inte avvikelsen är mycket allvarlig och det är tänkt att vara farligt att vänta tills efter barnet är fött. Kolposkopi under graviditeten påverkar inte leveransen av ditt barn, det påverkar inte heller din framtida fertilitet.