Ulcerös kolit
Ulcerös kolit (UC) är en sjukdom där inflammation utvecklas i tjocktarmen (kolon och rektum). Det vanligaste symtomet när sjukdomen blossar upp är diarré blandat med blod. Behandlingen kan vanligen lindra ett uppblossande av symtom. Sjukdomen kan ofta hindras från att blossa upp genom att ta medicin, vanligen mesalazin, varje dag. Operation för att avlägsna kolon behövs i vissa fall. Människor med UC har en ökad risk att utveckla tjocktarmscancer. Denna risk minskas genom att mesalazin varje dag. Efter 8-10 år, vart 1-3 år med en colonoscope en inspektion inne i tjocktarmen brukar rekommenderas till skärmen för precancerösa förändringar.
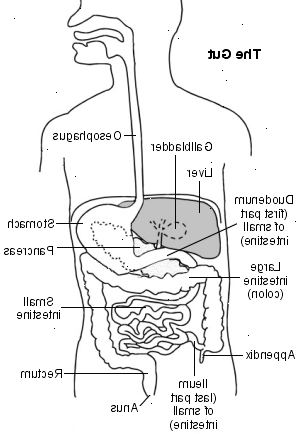
Att förstå tarmen
Tarmen (mag-tarmkanalen) är den långa röret som startar vid mynningen och slutar vid anus.
Mat passerar ned i esofagus (matstrupen), in i magen, sedan in i tunntarmen.
Tunntarmen har tre sektioner - duodenum, jejunum och ileum. Tunntarmen är där livsmedel ned och absorberas i blodomloppet. Strukturen hos tarmen ändrar då att bli den tjocktarmen (kolon och rektum, som ibland kallas tjocktarmen).
Tjocktarmen absorberar vatten och innehåller livsmedel som inte har smält, t.ex. fiber. Detta förs in i den sista delen av tjocktarmen, där det lagras som feces.
Feces (rörelser eller pallar) förs sedan ut ur anus i toaletten.
Vad är ulcerös kolit?
Ulcerös kolit (UC) är en sjukdom i tjocktarmen (kolon och rektum).
- Kolit betyder inflammation i tjocktarmen.
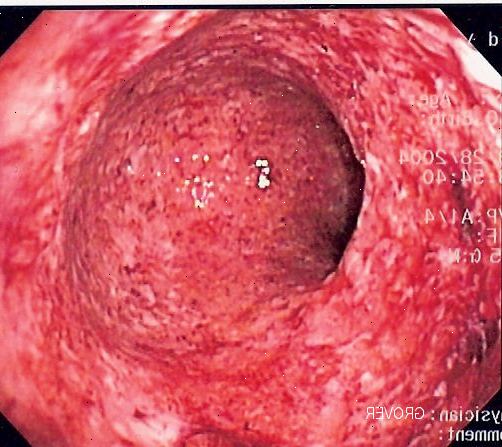
- Ulcerös innebär att sår tenderar att utvecklas, ofta på platser där det finns inflammation. Ett sår är där slemhinnan i tarmen är skadad och den underliggande vävnaden exponeras. Om du kunde se inuti tarmen, ser ett sår som en liten, röd krater på insidan slemhinnan i tarmen. Sår som inträffar i UC utvecklas i tjocktarmen och har en tendens att blöda.
Den inflammation och sår i tjocktarmen orsakar de vanligaste symtomen på diarré och passerar blod och slem.
Vem får ulcerös kolit?
Ungefär två av 1000 personer i Storbritannien utveckla UC. Det kan utvecklas i alla åldrar, men oftast först utvecklas i åldrarna 10 och 40. Ungefär en av sju fall utvecklas först hos personer över 60 års ålder. Icke-rökare är mer benägna att få UC än rökare. Däremot ger rökning andra hälsorisker som uppväger denna förmån.
Vad orsakar ulcerös kolit?
Orsaken är inte känd. UC kan drabba vem som helst. Omkring 1 i 5 folk med UC har en nära släkting som också har UC. Så, finns det förmodligen någon genetisk faktor. Den vanligaste teorin är att någon faktor kan trigga immunförsvaret att orsaka inflammation i tjocktarmen hos människor som är genetiskt benägna att utveckla sjukdomen.
Den mest troliga utlösande för UC att utveckla är en bakterie eller virus (grodden). Det är dock inte klart vilken bakterie eller virus är den skyldige. Men andra triggers som kan orsaka en uppblossande av UC inkluderar anti-inflammatoriska läkemedel och tillbakadragande från nikotin i människor som slutar röka. Hos personer som är kända för att ha UC, en vanlig trigger för ett uppblossande av symtom är en släng av gastroenterit (infektion i tarmen) orsakas av olika bakterier.
Vilka är symptomen under en uppblossande av ulcerös kolit?
- Diarré. Detta varierar från mild till svår. Den diarré kan blandas med slem eller pus. En brådskande att komma till toaletten är vanligt. En känsla av att vilja gå på toaletten men med ingenting att passera är också vanligt (tenesmus). Vatten absorberas inte så väl i den inflammerade tjocktarmen, vilket gör diarré vattniga.
- Blod blandat med diarré är vanliga (blodig diarré).
- Crampy smärtor i buken.
- Smärta vid passage avföring.
- Proktit (inflammation i ändtarmen). Symptomen kan vara annorlunda om ett uppblossande endast påverkar ändtarmen och inte tjocktarmen. Du kan ha färsk blödning från ändtarmen och du kan bilda normal avföring snarare än har diarré. Du kan även bli förstoppad längre upp i opåverkade högre delen av tjocktarmen, men med en frekvent känsla av att vilja gå på toaletten.
- Allmän sjukdomskänsla är typiskt om uppblossande drabbar en stor del av tjocktarmen, eller håller länge. Feber, trötthet, illamående, viktnedgång och anemi kan utvecklas.
Hur ulcerös kolit framsteg?
UC är en kronisk, återkommande tillstånd. Kronisk betyder att det är långlivat och pågående. Relapsing innebär att det finns tillfällen när symtomen blossar upp (återfall) och tider då det finns få eller inga symtom (remission). Svårighetsgraden av symtomen och hur ofta de inträffar varierar från person till person. Den första episoden (uppblossande) av symtomen är ofta värst.
UC börjar i ändtarmen i de flesta fall. Detta orsakar en proktit, vilket innebär inflammation i ändtarmen. I vissa fall påverkar endast ändtarmen och tjocktarmen påverkas inte. I andra sprider sig sjukdomen upp för att påverka vissa, eller alla, av tjocktarmen. Mellan skov de inflammerade områdena tjocktarmen och ändtarmen läka och symtomen försvinner. Svårighetsgraden av ett uppblossande kan klassas som lindrig, måttlig eller svår:
- Mild - du har färre än fyra stolar (motioner) dagligen, med eller utan blod. Du känner inte allmänt dålig (ingen systemisk störning).
- Medel - du har 05:56 avföringar per dag och känner milt obehag i dig själv (minimal systemisk störning).
- Svår - du har fler än sex avföringar per dag som innehåller blod. Du känner också allmän sjukdomskänsla med mer markerad systemisk störning med saker såsom feber, snabb puls, anemi, etc.
I genomsnitt under ett år, kommer ungefär hälften av personer med UC vara i remission med få eller inga symtom. Den andra hälften kommer att ha ett återfall med en uppblossande symtom någon gång under året. Under en flare-up (återfall), vissa människor utvecklar symtom gradvis - under veckorna. I andra symptomen utvecklas ganska snabbt - under ett par dagar.
Finns det några komplikationer med ulcerös kolit?
En mycket allvarlig uppblossande
Detta är ovanligt, men om det inträffar, kan det orsaka allvarlig sjukdom. I denna situation hela tjocktarmen blir såriga, inflammerad och dilaterad (megacolon). En del av tjocktarmen kan perforera (punktering), eller allvarlig blödning kan uppstå. Brådskande kirurgi kan behövas om ett uppblossande blir mycket svår och inte svarar på medicinering (se senare).
Liknande förhållanden
Andra problem i andra delar av kroppen förekommer i cirka 1 i 10 fall. Det är oklart varför dessa inträffar. Immunsystemet kan utlösa inflammation i andra delar av kroppen när det finns inflammation i tarmen. Dessa problem utanför tarmen inkluderar:
- De som kan blossa upp när tarmen symptom blossar upp. Det är, de är relaterad till aktiviteten av kolit och gå när tarmen symptomen lösa. Dessa inkluderar:
- Erythema nodosum (en ovanlig utslag på benen).
- Munsår (munsår).
- Episklerit (en typ av ögoninflammation).
- Akut artropati (ledvärk).
- De som oftast är relaterad till aktiviteten av kolit och brukar gå men inte alltid, när tarmen symptomen lösa. Dessa inkluderar:
- Pyoderma gangrenosum (en ovanlig hudsjukdom).
- Främre uveit (en typ av ögoninflammation).
- De som inte är relaterad till aktiviteten av kolit, så kan de kvarstå även när tarmen symptomen lösa. Dessa inkluderar:
- Sacroiliitis (inflammation i lederna mellan korsbenet och nedre delen av ryggraden).
- Ankyloserande spondylit (en typ av artrit som drabbar ryggraden).
- Primär skleroserande kolangit (som orsakar inflammation i gallgångarna i levern).
- Osteoporos (en sjukdom som orsakar benskörhet), i samband med D-vitaminbrist och förekommer särskilt hos personer på långsiktiga steroider.
- Anemi, oftast på grund av järnbrist men ibland orsakas av vitamin B12 och / eller folat.
Cancer
Risken att utveckla cancer i tjocktarmen ökar om du har UC (mer detaljer senare).
Hur är ulcerös kolit diagnostiseras?
Den vanliga testet är för en läkare att titta in i tjocktarmen genom att skicka ett speciellt teleskop upp genom anus i ändtarmen och tjocktarmen. Dessa är en kort sigmoidoskop eller en längre flexibel colonoscope. Se separata broschyrer som kallas "Sigmoidoskopi" och "koloskopi" för mer information. Utseendet på insida av ändtarmen och tjocktarmen kan föreslå UC. Små prover (biopsier) tas från slemhinnan i ändtarmen och tjocktarmen och tittade på under mikroskop. Den typiska mönstret av cellerna ses med mikroskop kan bekräfta diagnosen. Dessutom är olika blodprover oftast för kontroll av anemi och för att bedöma ditt allmänna välbefinnande.
Särskilda X-ray tester såsom en barium lavemang är inte ofta gjort dessa dagar som de ovan nämnda testerna är vanligt att bekräfta diagnosen och bedöma sjukdomens svårighetsgrad.
Ett avföringsprov (prov av avföring) görs vanligtvis under varje uppblossande och skickas till laboratoriet för att testa för bakterier och andra infekterande bakterier. Även om ingen grodden har visat initialt orsaka UC, infektion med olika kända bakterier kan utlösa en uppblossande av symtom. Om en bakterie påträffas, då behandlingen av detta kan behövas utöver eventuell annan behandling för ett uppblossande (beskrivs nedan).
Vilka är de behandlingsalternativ för ett uppblossande av ulcerös kolit?
När du först utveckla UC är det vanligt att ta medicin under några veckor tills symtomen försvinner. En kurs av medicinering är då oftast tas varje gång symptom blossar upp. Läkemedlet rekommenderas kan bero på svårighetsgraden av symtomen och den största anläggningen av inflammation i tjocktarmen. Drug inkluderar följande:
Aminosalicylat droger
Dessa inkluderar mesalazin, olsalazin, balsalazid och sulfasalazin. Den aktiva ingrediensen i vart och ett av dessa läkemedel är 5-aminosalicylsyra men varje läkemedel är olika i hur den aktiva ingrediensen frisätts eller aktiveras i tarmen. Mesalazin är den mest använda. Vart och ett av dessa läkemedel finns i olika varumärken och olika preparat såsom orala tabletter, dospåsar eller suspension, en vätska eller lavemang skum, eller stolpiller. Typ av preparat (t.ex. tabletter eller lavemang) kan bero på den huvudsakliga platsen för inflammationen i tarmen.
Aminosalicylat narkotika fungerar ofta bra för milda skov. Exakt hur dessa läkemedel fungerar är inte klart men de är tänkt att motverka hur inflammation utvecklas i UC. Dock fungerar de inte i alla fall. Vissa människor behöver byta till steroid medicin om en aminosalicylat läkemedel inte fungerar, eller om den uppflammande är måttlig eller svår.
Biverkningar med de mer moderna aminosalicylsyraderivat läkemedel (mesalazin, olsalazin och balsalazid) är ovanliga. Den äldre läkemedel, sulfasalazin, hade en högre frekvens av biverkningar så inte är vanligt förekommande i dessa dagar.
Steroider
Steroider fungerar genom att minska inflammation. Om du utvecklar en måttlig eller svår uppblossande av UC, en kurs av kortisontabletter (kortikosteroider) såsom prednisolon kommer oftast lindra symptomen. Den initiala höga dosen reduceras gradvis och sedan avbrytas när symptomen lätthet. En steroid lavemang eller suppositorium är också ett alternativ för en mild uppblossande av proktit. Steroid injektioner direkt i en ven kan krävas för en allvarlig uppblossande.
En kurs av steroider för ett par veckor är vanligtvis säkra. Steroider är vanligtvis inte fortsätta så snart ett uppblossande har lagt sig. Detta beror på att biverkningar kan utvecklas om steroider tas under lång tid (flera månader eller mer). Syftet är att behandla eventuella skov men att hålla den totala mängden av steroid-behandling under åren så låga som möjligt.
Immun suppressant droger
Kraftfulla läkemedel som dämpar immunförsvaret (immunosuppressiva läkemedel) kan användas om symtomen kvarstår trots ovanstående behandlingar. Exempelvis är azatioprin, ciklosporin eller infliximab ibland behövs för att styra ett uppblossande av UC.
Laxermedel
Även om de flesta människor med UC har diarré under en uppblossande, som nämnts, kan förstoppning utvecklas om du bara har proktit (inflammation i ändtarmen endast). I denna situation, kan laxermedel för att rensa alla förstoppning hjälpa till att lindra ett uppblossande av proktit.
Obs: diarré medicinering såsom loperamid bör inte användas under ett uppblossande av UC. Detta beror på att de inte minskar diarré som uppträder med UC och öka risken för att utveckla en megakolon (en allvarlig komplikation vid UC - se nedan).
Vilka är de behandlingsalternativ för att förhindra skov av symptom?
Medicinering
När en inledande uppblossande av symtom har rensat, kommer du vanligtvis få råd att ta en drog varje dag för att förhindra ytterligare skov. Om du har UC och inte ta en vanlig förebyggande läkemedel, har du om en 5-7 i 10 chans att ha minst en flare-up varje år. Detta reduceras till ungefär en 3 i 10 chans om du tar en förebyggande läkemedel varje dag.
En aminosalicylat läkemedel, oftast mesalazin (beskriven ovan), används ofta för att förhindra flare-ups. En lägre underhållsdos än den dos som används för behandling av ett uppblossande är vanligt. Du kan ta detta på obestämd tid för att hålla symtomen borta. De flesta människor har lite problem med att ta en av dessa droger, eftersom biverkningar är ovanliga. Men vissa människor utvecklar biverkningar såsom buksmärtor, illamående, huvudvärk, eller utslag.
Om ett uppblossande utvecklas medan du tar en aminosalicylat drog då symptomen kommer vanligen snabbt lätta om dosen ökas, eller om du byter till en kort kurs av steroider. Ett annat läkemedel kan rekommenderas om en aminosalicylat läkemedel inte fungerar, eller orsakar svåra biverkningar. Till exempel är azatioprin eller 6-merkaptopurin används ibland.
Probiotika
Probiotika är kosttillskott som innehåller "goda" bakterier. Det är, bakterier som normalt lever i tarmen och gör ingen skada. Med probiotika kan öka "goda" bakterier i tarmen, vilket kan bidra till att avvärja "dåliga" bakterier som kan utlösa en uppblossande av symtom. Det finns få vetenskapliga bevis för att probiotika fungerar för att förhindra flare-ups. Dock har en probiotisk stam (Escherichia coli Nissle 1917) och de probiotiska VSL3 förberedelse visat lovande. Ytterligare forskning behövs för att klargöra vilken roll probiotika.
Vem behöver opereras?
Inte alla med UC har sina symptom välkontrollerade med medicinering. Ungefär en fjärdedel av personer med UC behöver kirurgi i något skede. Den gemensamma åtgärden är att ta bort tjocktarmen. Det finns olika tekniker som används för detta. Det är bra att diskutera för-och nackdelar med de olika verksamheter med en kirurg. Borttagning av tjocktarmen brukar bota symptomen på UC permanent.
Kirurgi anses i följande situationer:
- Under ett livshotande uppblossande. Borttagning av tjocktarmen kan vara det enda alternativet om det sväller kraftigt (megacolon), perforerar (punktering), eller blödningar okontrollerat.
- Om UC är dåligt kontrolleras genom medicinering. Vissa människor kvar i dålig hälsa med täta skov som inte sätter sig riktigt. För att ta bort tjocktarmen är ett allvarligt steg, men för vissa människor, är operationen en lättnad efter en lång period av ohälsa.
- Om cancer eller precancer i tjocktarmen utvecklas.
Allmän behandling åtgärder
- En särskild kost är vanligtvis inte behövs. En normal, frisk, välbalanserad kost brukar rekommenderas. Om du har UC precis i ändtarmen (proktit), får en fiberrik kost bidra till att undvika förstoppning.
- Du kan få råd att ta järn (oral eller intravenös behandling), vitamin B eller folsyra tabletter sura om du utvecklar anemi.
- Du kan behöva smärtstillande när symtomen blossar upp.
- Du kan få råd att ha vaccin för att skydda dig från infektioner såsom lunginflammation, hepatit och humant papillomvirus (HPV), speciellt om du får behandling som påverkar immunförsvaret.
Ulcerös kolit och cancer i tjocktarmen
Risken att utveckla cancer i tjocktarmen (kolon) är högre än genomsnittet hos personer som har haft UC i flera år eller mer. Det är mer av en risk om du har täta skov som påverkar hela tjocktarmen. Exempelvis kommer cirka 1 av 10 personer som har UC i 20 år vilket påverkar en stor del av sin tjocktarm utvecklar cancer.
På grund av denna risk, är människor med UC brukar rekommenderas att ha sin tjocktarm rutinmässigt kontrolleras efter att ha haft UC i ca 10 år. Detta innebär en titt in i tjocktarmen med en flexibel teleskop (koloskopi) då och då och ta små prover av tarmen (biopsier) för undersökning. Det kombineras ofta med chromoscopy (användning av färgämnet spray som visar upp misstänkta förändringar lättare). Beroende på resultaten av detta test och andra faktorer såsom mängden drabbade tarmen, om du har haft komplikationer såsom polyper och om du har en familjehistoria av cancer, kommer du att sättas i en låg, medel eller hög risk.
Det nationella institutet för hälsa och Clinical Excellence (NICE) rekommenderar nästa koloskopi / chromoscopy bör bero på graden av risk att utveckla tjocktarmscancer eller ändtarmscancer, enligt följande:
- Låg - 5 år.
- Intermediate - 3 år.
- Hög - 1 år.
Efter nästa test, kommer din risk att beräknas på nytt.
Färska studier tyder på att risken för cancer minskar hos personer som tar regelbunden långsiktig aminosalicylat medicinering (beskriven ovan). I en studie, hade människor med UC som regelbundet tog mesalazin en 75% minskad risk att utveckla tjocktarmscancer.
Vad är prognosen (utsikter)?
Med modern medicinsk och kirurgisk behandling, finns det bara en liten ökning av risken för dödsfall under de första två åren efter diagnos, jämfört med den allmänna befolkningen. Efter detta finns det liten skillnad i livslängd från den allmänna befolkningen. Dock är en allvarlig uppblossande av UC fortfarande ett potentiellt livshotande sjukdom och behöver sakkunnig läkare.
Som nämnts, om du inte tar medicin för att förhindra skov, ungefär hälften av personer med UC har ett återfall i genomsnitt en gång per år. Detta är mycket minskas genom att ta regelbunden medicinering. Men även i de som tar regelbunden medicinering, vissa människor har täta skov och ungefär en fjärdedel av personer med UC småningom ha en operation för att ta bort deras kolon.
Ett år från diagnos, ca 9 av 10 personer med UC är fullt kapabel att arbeta. Så innebär detta att, i de flesta fall, med hjälp av behandling, är sjukdomen hanterbar nog att vidmakthålla en nära-normalt liv. Dock orsakar UC betydande sysselsättningsproblem för en minoritet.
Behandling för UC är ett växande område. Flera nya läkemedel är under utredning och kan ändra behandlingsalternativ under de kommande tio åren eller så, och förbättra prognosen.
Vad är inflammatorisk tarmsjukdom?
När läkare talar om inflammatorisk tarmsjukdom, menar de oftast människor som har antingen UC eller Crohns sjukdom. Båda dessa förhållanden kan orsaka inflammation i tjocktarmen med liknande symtom som blodig diarré, etc. Även om dessa villkor är likartade och behandlingar är lika, det finns skillnader. Exempelvis tenderar inflammation i UC för att vara precis i innerfoder i tarmen, medan inflammation i Crohns sjukdom kan spridas genom hela väggen i tarmen. Dessutom påverkar UC endast tjocktarmen medan Crohns sjukdom kan påverka någon del av tarmen. Se separat broschyr som heter "Crohns sjukdom" för mer information.
Däremot kan upp till 1 av 20 personer med inflammatorisk tarmsjukdom drabbar bara tjocktarmen inte ska klassas som att antingen UC eller Crohns sjukdom eftersom de har vissa funktioner i båda villkoren. Detta kallas ibland obestämd kolit.
Obs: inflammatorisk tarmsjukdom är ibland förkortat till IBD. Detta är inte samma sak som IBS, som är kort för irritable bowel syndrome - en helt annan sjukdom.
Ytterligare information
Crohns och kolit Storbritannien 4 Beaumont House, Sutton Road, St Albans, Herts, AL1 5HH
Tel: 0845 130 2233 Webb: www.crohnsandcolitis.org.uk