Vulval intra - epitelial neoplasi
Om du har en ihållande klåda i vulva, eller någon annan ihållande symptom på vulva, sedan se din läkare. Det kan vara ett tillstånd som kallas vulva intra-epitelial neoplasi (VIN). Detta är en hudåkomma i vulva. Det är inte cancer. Dock klassas det som en precancerösa tillstånd, som i vissa kvinnor VIN (efter flera år) kan utvecklas till vulva cancer. VIN kan påverka någon kvinna, men är ovanligt under åldern av 40. Behandling för att rensa VIN brukar rekommenderas. Målen med behandlingen är att lindra symtomen, och för att förhindra att det utvecklas till vulva cancer.
Vad är vulva?
Vulvan är det yttre underlivet av den kvinnliga. Det omfattar:
- Den labia majora. Dessa är i själva verket stora hudveck.
- De inre blygdläpparna. Dessa är mer känsliga hudveck precis innanför blygdläpparna.
- Klitoris - en liten orgel som arbetar med sexuell upphetsning.
- Små körtlar, de mest framträdande är den Bartholins körtlar.
- Ingången till urinröret - röret genom vilket urinen ledes från blåsan.
- Ingången till slidan.
Vad är vulva intra-epitelial neoplasi?
Vulval intra-epitelial neoplasi (VIN) är en hudsjukdom som drabbar vulva. Vad som händer är att cellerna i huden av en del, eller flera delar, i blygd blir onormala och förändras i sitt utseende. Det kallas VIN som:
- Vulval innebär påverkar vulva.
- Intra-epiteliala innebär att villkoret är begränsad till hudcellerna (epitel är ett medicinskt ord för det översta lagret av huden).
- Neoplasi innebär onormal tillväxt eller proliferation av celler.
Obs: VIN är inte en cancer. Ordet neoplasi används ibland när man talar om olika cancerformer, men dess strikta definition är en onormal tillväxt av celler. Med VIN cellerna är inte cancer.
Men i tid, cellerna i VIN i vissa drabbade kvinnor blir farliga. Så, är VIN klassas som en precancerösa tillstånd. (Detta liknar de onormala cellerna som finns i vissa kvinnor efter cervical screening -. Tidigare kallad cellprov testet De onormala celler som kan finnas i denna situation är också oftast precancerös och faktiskt inte cancer.)
VIN kan utvecklas var som helst på vulva. En patch, eller mer än ett plåster med VIN kan utvecklas i olika delar av vulva.
VIN är indelad (klassificeras) i tre grupper:
- VIN, vanliga typen. Det finns olika undertyper av detta, men i grunden är orsaken till alla dessa subtyper associerade med humant papillomvirus (HPV).
- VIN, differentierad typ. Detta är betydligt mindre vanligt än VIN, vanlig typ. Denna typ är inte vanligtvis förknippas med HPV.
- VIN, oklassificerade typ. Detta är ovanligt.
Obs: före 2004 VIN klassificeras i VIN 1, 2 och 3 som ungefär betydde mild, måttlig och svår. Den nya klassificeringen kom omkring år 2004 som godkänts av Internationella Sällskapet för studier av vulvovaginala sjukdomar (ISSVD). Det finns dock viss oenighet bland experter om huruvida att gå tillsammans med den nya klassificeringen. Vissa specialister behålla VIN 1, 2, 3 klassificering. Detta kan vara förvirrande! Men, för enkelhetens skull, kommer resten av denna bipacksedel gå tillsammans med ISSVD klassificeringen.
Vad orsakar vulva intra-epitelial neoplasi?
Den exakta orsaken till VIN är inte känd. Men många fall starkt kopplad till humant papillomavirus (HPV). Det finns över 100 olika typer (stammar) av HPV. Två typer, typ 16 och 18, särskilt förknippade med utvecklingen av de flesta fallen av VIN. Typ 31, och möjligen några andra typer, kan också vara associerade med VIN. Vissa andra typer av HPV orsakar vanliga vårtor och vårtor. Dessa typer av HPV är inte förknippade med VIN.
De typer av HPV associerade med VIN är nästan alltid vidare genom att ha sex med en smittad person. En infektion med någon av dessa typer av HPV orsakar vanligtvis inte symptom. Så, kan du inte säga om du är smittad, eller den person som du har sex med är infekterade med någon av dessa typer av HPV. Hos vissa kvinnor, de typer av HPV som är associerade med VIN drabbar cellerna i vulva. Detta gör dem mer benägna att bli onormal, som senare kan (vanligtvis år senare) förvandlas till VIN.
Obs: HPV-infektion är mycket vanligt. Men, inom två år, kommer 9 av 10 infektioner med HPV rensa helt från kroppen. Och, även om det fortfarande i kroppen, går de flesta människor infekterade med HPV inte på att utveckla VIN. Så, även om de flesta fall av VIN är förknippade med HPV, framkallar de flesta kvinnor som är infekterade med HPV inte VIN.
HPV-infektion i sig kanske inte direkt orsakar VIN. Det kan vara så att andra faktorer behövs förutom HPV till orsaka VIN. Andra faktorer som eventuellt kan spela en roll i att orsaka VIN omfattar rökning och något som trycker ned immunförsvaret.
VIN, differentierad typ, utvecklar oftare hos kvinnor som har en annan vulva tillstånd som kallas vulva lavar sclerosus. Det är också ibland förknippas med en hudsjukdom som kallas lichen planus. Se separata broschyrer som kallas "Lichen sclerosus 'och' lichen planus".
Ett liknande tillstånd till VIN kan uppstå på andra närliggande delar av kroppen. När det påverkar livmoderhalsen kallas cervikal intra-epitelial neoplasi (CIN). Det är mycket vanligare än VIN, eftersom det är vad som såg efter under den cervical screeningen (tidigare kallad cellprov test). Vaginal intra-epitelial neoplasi (vain) och anal intra-epitelial neoplasi (AIN) är ovanliga. Orsaken till de flesta fall av CIN, fåfäng och AIN är också tros ha samband med infektion av HPV. Om du har VIN, har du en högre risk än genomsnittet att utveckla dessutom en av dessa andra tillstånd.
Hur vanligt är vulval intra-epitelial neoplasi?
VIN är ovanligt (det är svårt att ge exakta siffror). Men på senare år har antalet fall verkar vara stigande gradvis. Mest drabbade är kvinnor över 40 år. Den genomsnittliga åldern för diagnos är ca 45 till 50 år. Men, kan det påverka ibland yngre kvinnor och i sällsynta fall kan även påverka tonåringar.
Vilka är symtomen på vulva intra-epitelial neoplasi?
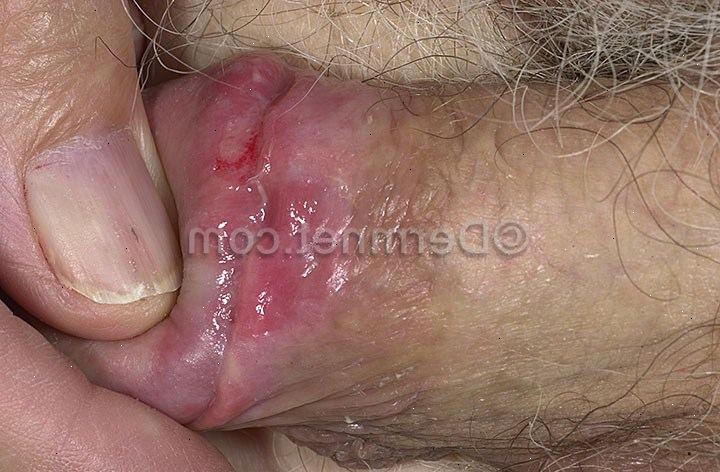
Ibland finns det inga tydliga symtom, i synnerhet när det första utvecklas. Så, om du faktiskt titta på din vulva, kanske du inte vet VIN har utvecklats. Men symtomen så småningom brukar utvecklas. En ihållande klåda i vulva är det vanligaste symtomet. Klådan kan bli allvarliga. Andra symtom som kan utvecklas inkluderar ömhet, sveda eller stickningar i vulva. Att ha sex kan vara smärtsamt.
VIN också oftast orsakar en förändring av utseendet på den drabbade delen eller delar av vulva. Dessa inkluderar områden av rodnad, eller vita områden på huden. Ibland drabbade områdena i vulva utvecklar upphöjda hudområden.
Så, kort sagt, se en läkare om du har några ihållande vulva symtom eller märker några förändringar i huden eller strukturer i vulva. Vissa av ovanstående symtom och tecken kan orsakas av olika andra förhållanden. Men, kommer en läkare att kunna undersöka dig och bedöma dig. Om din läkare misstänker VIN då han eller hon kommer att hänvisa dig till en specialist.
Hur är vulval intra-epitelial neoplasi diagnosen?
Diagnosen kan bekräftas genom en biopsi av det drabbade området. En biopsi innebär ett litet urval av vulva huden tas undersökas i laboratorium. Den biopsi görs vanligen efter att använda lokalbedövning för att bedöva området som samplas. Cellerna i biopsi undersöks i mikroskop för att leta efter de typiska celler VIN.
Behöver jag behandling?
Om den lämnas obehandlad, kan VIN försvinna av sig själv. Däremot går de flesta fall av VIN inte bort. Det finns också en risk att VIN kan förvandlas till cancer i vulvan vid något tillfälle. De flesta fall av VIN inte utvecklas till cancer. Det är emellertid inte möjligt att förutse vilka ärenden kommer att förvandlas till cancer, och vilka som inte kommer. Om det inte utvecklas till cancer, i genomsnitt, tar det över 10 år för VIN att utvecklas till cancer.
Så, på grund av risken för cancer som utvecklas är behandling vanligen rekommenderas. Dock är ett alternativ ibland anses hålla VIN under noggrann regelbunden observation av en specialist och att behandla endast om eventuella förändringar i cancer utvecklas.
Vilka är de behandlingsalternativ?
Målet med behandlingen är att ta bort eller förstöra alla drabbade vävnaden. Det finns olika behandlingsalternativ. Din specialist kommer att ge råd om fördelar och nackdelar med de olika alternativen. Exempelvis kan behandling rekommenderas beror på faktorer såsom omfattningen av VIN - oavsett om det är bara i ett litet område eller i två eller flera platser i vulva och den exakta subtyp av VIN som du har. Behandlingar som kan vara alternativ omfattar följande:
Kirurgi
En vanlig behandling är att ha det drabbade området eller områden avlägsnade genom en operation. Ibland, om VIN är omfattande, hela vulvan bort (vulvectomy). En hudtransplantation (hud tas från en annan plats i kroppen) kan behövas om detta görs.
Laserablation
En laser kan förstöra de drabbade områdena i vulva. Detta är inte allmänt gjort dessa dagar som det kan vara smärtsamt, och det finns en hög grad av återfall efter denna behandling.
Fotodynamisk terapi (PDT)
För denna behandling, är ett läkemedel antingen appliceras lokalt (gnidas in på vulva) eller ges som en injektion i blodomloppet. Läkemedlet tas upp av de abnorma cellerna och är ljuskänsligt. Några timmar senare, är en kall laser ljus lyste på de onormala cellerna. Detta aktiverar den ljuskänsliga läkemedel, som har en effekt av att förstöra de abnorma cellerna.
Imiquimod och liknande droger
Imiquimod är en drog som kommer som en kräm. Du tillämpar det lokalt (du gnuggar den till drabbade områden) varje dag i flera veckor. Imiquimod klassas som en immunreaktionsmodifierande. Detta innebär att den främjar vissa delar av immunsystemet. Hur det är tänkt att fungera för VIN är att det kan stärka immunförsvaret för att befria de drabbade cellerna av HPV (diskuterat tidigare). Detta gör då cellerna i de drabbade områdena i vulva att återgå till det normala. En sidoeffekt är att imiquimod kan orsaka inflammation och en del kvinnor stoppa behandling på grund av obehag på grund av inflammation.
Andra liknande läkemedel studeras. Till exempel finns det för närvarande ett forskningsprojekt rättegång tittat på effekterna av imiquimod och en annan drog som kallas cidofovir att bedöma deras effekter och biverkningar vid behandling VIN. Se här för detaljer:
Fördelarna med PDT och imiquimod (och liknande läkemedel) är att, om de fungerar, det finns ingen förändring i utseendet på vulva som du skulle få med kirurgi.
Lugnande behandlingar
Ovanstående behandlingar syftar till att bota sjukdomen. Men under tiden, kan du dra nytta av lugnande behandlingar. Till exempel, i avvaktan resultat från biopsier eller väntar på behandling. Dessa kan bidra till att lindra någon klåda eller obehag men inte bota sjukdomen. Din läkare kan råda dig att använda en lugnande intetsägande kräm i vulva. Ibland en steroid kräm används som syftar till att lindra någon inflammation eller klåda. Ibland kan en lokalbedövande salva kan rekommenderas för att lindra ömhet.
Det är också bäst att undvika att använda tvål, deodoranter, etc, på vulva huden eftersom dessa kan vara irriterande. Att tvätta din vulva du kan använda en intetsägande fuktighetskräm såsom emulgerande salva istället för tvål. Du kan också använda fuktighetskräm för att lugna området så ofta det behövs.
Vad är prognosen (utsikter)?
Samtliga ovanstående behandlingar har en god chans att clearing VIN.
Men med någon behandling, även när framgångsrika, det finns en rimlig chans att VIN kommer tillbaka någon gång i framtiden. Det är därför, om du har VIN, bör du ha regelbundna uppföljande bedömningar med en läkare, även om behandlingen har varit framgångsrik. Detta är vanligtvis en översyn möte varje 6-12 månader. Men, om du märker några symtom eller förändringar i din vulva mellan uppföljande möten, se din läkare omgående. Vänta inte till nästa rutin utnämningen.
Forskningen fortsätter att bestämma vilken behandling som är sannolikt att ge den bästa chansen av bot och minsta risken för en upprepning. Dessutom, för att leta efter nyare, bättre behandlingar. Till exempel visade små forskning prövningar som såg kombinera behandlingar (imiquimod följt av tre doser av HPV-vaccin, och imiquimod kombination med PDT) lovande resultat.
Kan vulval intra-epitelial neoplasi förhindras?
HPV-vaccinet har nyligen införts för flickor från 12 års ålder i Storbritannien. Studier har visat att HPV-vaccinet vanligtvis fungerar mycket väl för att förhindra HPV-infektion. Som diskuterats tidigare är HPV-infektion en viktig faktor i utvecklingen av VIN. Vaccinet har visat sig fungera bättre för personer som får vaccinet när de är yngre, innan de är sexuellt aktiva, jämfört med när det ges till vuxna.
Det är troligt att antalet fall av VIN kraftigt kommer att minska med tiden flickorna vaccineras idag når vuxen ålder - en ålder då VIN vanligtvis utvecklas.
Rökning och VIN
Det är tänkt att skadliga kemikalier från rökning kan koncentrera sig i huden i vulva och cervix, vilket kan öka risken för att utveckla VIN och relaterade sjukdomar. Om du röker, ge upp minskar din risk att utveckla VIN. Om du har behandlats för VIN och du röker, sluta röka kan minska risken för VIN upprepas i framtiden. Till exempel, avslutade en studie att kvinnor som fortsatte att röka efter behandling för VIN var mycket mer benägna att ha ihållande eller återkommande vulva sjukdom jämfört med icke-rökare.
Ytterligare hjälp och information
Vulval medvetandegörande organisation
Webb: www.vaco.co.uk
Ställ upp av respekt för kvinnor som har kämpat med vulva sjukdomar och störningar.